Pneumoni
Infektiös process i lungparenkymet. Nedan beskrivs primärt handläggande av samhällsförvärvad och nosokomial pneumoni samt pneumoni hos patient med nedsatt immunförsvar, lungabcess/pleuraempyem och aspirationspneumoni.
Samhällsförvärvad pneumoni
Årlig incidens på c:a 1%, varar 20-40% sjukhusvårdas (1). Mortalitet på infektionsklinik 3,5-6%, 3-månadersmortalitet 12%.
Etiologi
Bakterier 40-60%
- Pneumokocker 25-45%
- Hemofilus influensae 3-5% (vanligare hos KOL-patienter)
- Atypisk pneumoni 10-20%
- Mycoplasma 5-10% (varierar från år till år. Framför allt i yngre åldrar (15-40 år)).
- C pneumoniae (TWAR) 1-3%
- C psitacci (Ornitos) 1-3%
- Legionella pneumophila 2-4% (vanligare efter utlandsvistelse).
- Övriga bakterier 2-7%
- Moraxella catarrhalis (vanligare hos KOL-patienter)
- Stafylokocker (underliggande sjukdomar eller efter influensa)
- Klebsiella (underliggande sjukdomar eller efter influensa)
Virus 5-10%
- Influensa 3-5%. Vanligare vid luftvägssymptom i omgivningen.
- RS-virus (bronkiolit) 1-3%
- Övriga virus (Adenovirus, Varicella, SARS) 0-5%
Övrigt
- Blandinfektioner 10-20%.
- Svampar hos immunsupprimerade: P jiriveci.
- Okänd etiologi 20-35%
Symptom
Hosta och feber är kardinalsymptom. Dyspné, trötthet och allmänpåverkan. Sputa. Hållsmärtor (pleurit).
Buksmärta, diarré och kräkningar förekommer som toxiska symptom.
Meningitretning med huvdvärk kan ibland dominera bilden.
Bara feber, feber och GI-symptom eller förvirring kan tyda på pneumoni hos äldre patienter.
Utredning
Anamnes
- Luftvägssymptom i omgivningen (Mycoplasma, influensa)? Utlandsvistelse (legionella, resistenta pneumokocker)? Fåglar (C Psitacci)?
- Insjuknande (häftigt kan tala för pneumokocker, långsamt för mycoplasma, föregående influensa kan tala stafylokocker)?
- Resor? Kontakt med barn, fåglar, luftkonditionering?
- Yrke? Missbruk?
- KOL? Hjärtsjukdom? Diabetes? Immunosuppression? Malignitet? Splenektomi?
- Läkemedel? Immunsupprimerande? Nitrofurantoin (som kan ge pneumoniliknande bild)?
- Överkänslighet för antibiotika?
Status
- AT (Dyspné, cyanos, kompensaton, temp). CNS-påverkan kan tala för legionella.
- Cor (relativ bradykardi kan tala för legionella).
- Pulm (andningspåverkan, dämpning, bronkiela andningsljud, rassel, krepitationer, gnidningsljud). Sat. AF (relaterad till prognos). PEF.
- Buk
- BT
Kemlab
- Hb, LPK (oftast högt, låga vita = prognostiskt dåligt tecken, LPK > 15 kan tala för pneumokocker), CRP (oftast högt), SR
- Elstat (hyponatremi kan tala för legionella), Krea
- Leverstatus (påverkan kan tala för legionella)
- Sepsisprover vid svår sjukdom.
- Arteriell blodgas, ffa hos tid lungsjuka.
Baktlab
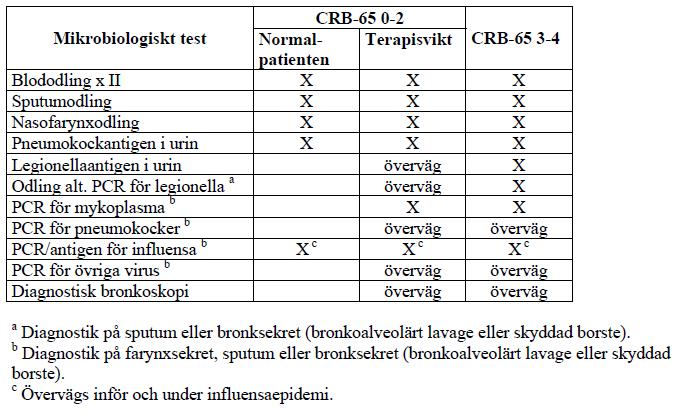
Nedanstående tablell kan användas som hjälp vid mikrobiologisk diagnostisk i akutsituationen för sjukhusvårdade patienter.
- Blododling x 2 bör göras på alla patienter som blir föremål för sjukhusvård.
- Sputumodling rekommenderas om patienten kan hosta upp.
- NPH-odling bör användas hos patienter som inte kan hosta upp. Fynd av pneumokocker och H Influenzae kan vara vägledande.
- U-antigenanalyser finns för pneumokocker och legionella.
- Serum för ev serologisk analys. Kan sparas som akutserum.
- PCR finns numer för flera luftvägspatogener såsom pneumokocker, mycoplasmta, legionella och C pneumoniae. Lokal tradition styr.
- Influensaprov övervägs efter säsong.
- Ev bronkoskopi med BAL. Övervägs vid terapisvikt eller hos kritiskt sjuka patienter. Agens som M tuberculosis, Pneumocystis Jiroveci och vissa luftvägsvirus kan upptäckas.
Fyslab och Radiologi
- Rtg Pulm (behöver inte göras om diagnosen är klar efter auskultation och pat inte röker).
- EKG utesluter allvarlig hjärtsjukdom.
Diffdiagnoser
- Lungemboli är den viktigaste differentialdiagnosen, både vid insjuknande på och utanför sjukhus. Tämligen hög feber och måttlig laboratoriemässig inflammation utesluter inte lungemboli.
- Hjärtsvikt.
- Högersidig endokardit med septiska embolier.
- Lungcancer.
- Tuberkulos.
- Bronkit (viros).
- Hjärtinfarkt, meningit och akut buk kan behöva övervägas beroende på symptomatologin.
- Vaskulit, tex eosinofila infiltrat.
Handläggning
Allvarlighetsbedömning
CRB-65 är ett hjälpmedel för att bedömma pneumonins svårighetsgrad (1). Följande parametrar talar för sämre prognos.
- Confusion: nytillkommen desorientering/sänkt medvetandegrad.
- Respiration: andningsfrekvens, ≥ 30/min.
- Blodtryck: systoliskt < 90 mm Hg eller diastoliskt ≤ 60 mm Hg.
- 65: Ålder ≥ 65 år.
Varje uppfylld markör ger 1 poäng. Uppfyllda poäng adderas och en summa på 0–4 poäng erhålles.
- Vid 0 p kan pat vanligen vårdas i hemmet med peroral antibiotika och febernedsättande.
- Vid 1 p rekommenderas sjukhusvård eller öppenvård med uppföljning.
- Vid 2 p bör inläggning övervägas.
- Vid 3-4 p rekommenderas inläggning och IVA-vård bör övervägas.
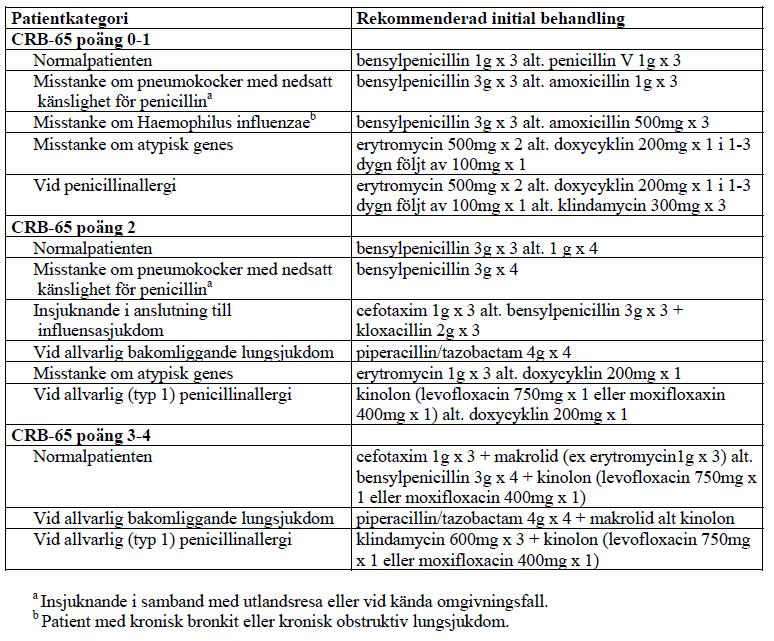
Empirisk antibitikaterapi
Antibiotika givet inom 4 tim efter ankomst till sjukhus har visat sig förbättra prognosen hos äldre patienter. Hos patienter med CRB-65 poäng 0-2 riktas behandlingen framför allt mot pneumokocker och inte klinik, epidemiologi, labdata eller röntgenfynd inger misstanke om något specifikt agens (1). Högriskindivider behandlas som patienter med nedsatt immunförsvar enligt nedan.
Antiviral terapi bör övervägas till patienter med kliniskt misstänkt influensa som tillhör en riskgrupp och till övriga med allvarlig sjukdom (1).
Övrigt akut omhändertagande
Nål. Vätska. Syrgas (saturationsmål ≥ 92% dvs PaO2 8 kPa). Intensivvård (CPAP, BiPAP, resp) vid behov.
Monitorering efter symptomens allvarlighetsgrad: RLS, Puls, BT, AF, Sat, DRUM (x4-6).
Febernedsättande (Alvedon). Smärtstillande om smärta (Tramadol?). Flaskblåsning (PEP-flaska)
Vid misstanke om pneumoni med Mycoplasma, TBC, influensavirus, RS-virus och adenovirus bör patienten vårdas på enkelrum då dessa agens kan spridas med aerosol (1). Pneumokockpneumoni är föga smittsam.
Fortsatt handläggning
Antibiotika per os, gärna med ledning av odlingssvar, när pat stabiliserats (temp < 38 grader och kliniskförbättring), vanligen c:a 3 dgr.
Om utebliven förbättring på 48-72 tim dgr bör man överväga
- Atypisk pneumoni, P Jiroveci, TBC, Tularemi, resistent patogen, viros, dubbelinfektion
- Icke-infektiös diffdiagnos (lungemboli, vaskulit, malignitet, BOOP, eosinofila infiltrat)
- Lungkomplikation (pleuravätska, empyem, lungabcess, ARDS).
- Extrapulmonella komplikationer (metastatisk infektion/endokardit, ny nosokomial infektion, tromboflebit, DVT)
- Långsamt behandlingssvar, dålig antibiotikaabsorbtion
- Läkemedelsreaktion
Överväg odlingar och serologier enligt tabell ovan samt labsvep (blodstatus, diff, CRP, SR, krea, elstatus, leverstatus, LD, TNT, D-dimer), ny lungröntgen eller DT-thorax och ev bronkopi för BAL (1).
Byte av antibiotika:
- Initial behandling med penicillin V (CRB-65 poäng 0-1): Byte till amoxicillin (vid misstanke på H. influenzae 500mg x 3 eller pneumokocker med nedsatt penicillinkänslighet 1g x 3), alternativt bensylpenicillin 1-3g x 3. Byte till en peroral makrolid eller doxycyklin vid misstanke på atypiskt agens.
- Initial behandling med makrolid eller doxycyklin (CRB-65 poäng 0-1): Byte till bensylpenicillin 1-3g x 3 eller amoxicillin 0,5-1 g x 3.
- Initial behandling med bensylpenicillin (CRB-65 poäng 0-1): Byte till makrolid eller doxycyklin.
- Initial behandling med bensylpenicillin (CRB-65 poäng 2-4): Tillägg av kinolon, alternativt byte till parenteral cefalosporin + parenteral makrolid.
- Initial behandling med parenteral cefalosporin (CRB-65 poäng 2-4): Tillägg av parenteral makrolid eller kinolon.
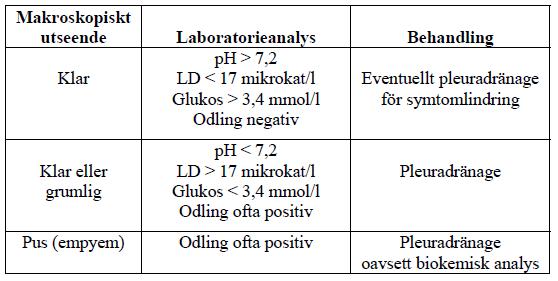
Pleuravätska
Vid > 10 mm pleuravätska i sidoläge rekommenderas diagnostisk thoracocentes (1). Undersök PH med blodgasspruta, ett PH < 7,2 predikerar pleural infektion och behov av dränagebehandling (10-14F). Ev drän spolas med 20-30 ml NaCl var 6:e tim via trevägskran. Se även nedan under rubriken empyem.
Behandlingstid
Vid icke-allvarlig (CRP-65 poäng 0-1) rekommenderas 7 dagars behandling (1).
Även vid CRB-65 poäng 2-4 utan känd etiologi och med okomplicerat förlopp räcker sannolikt 7 dagars behandling (1).
En verifierad legionella bör behanlas i 10 dagar (1).
Vid långsamt terapisvar, empyem- eller abcessutveckling skall behandlingstiden förlängas (1). Längre behandlingstid kan också behövas vid infektion i mellanloben tillsammans med PEP-flaska (1).
Uppföljning
Samtliga patienter bör erbjudas uppföljning efter 6-8 veckor. Vid okomplicerad pneumoni kan ett telefonsamtal räcka, eventuellt med kompletterande provtagning (1). Kontroll av CRP, SR och blodstatus rekommenderas. I övriga fall sker återbesök med auskultation. Patienten bör efter denna tid blivit bra eller i alla fall klart bättre och prover bör normaliserats. Tänkt annars på komplikationer (lungabcess, pleuraempyem), bakomliggande malignitet och diffdiagnoser (TBC, lungemboli, vaskulit, BOOP).
Rtg Pulm skall göras efter 6-8 v om rökare > 40 år eller vid komplicerad pneumoni samt vid kvarvarande symptom vid återbesöket. Röntgen är också motiverad vid recidiverande pneumoni samt immunosuppression.
Patienter med kvarvarande symptom och/eller lungröntgenförändringar bör utredas med DT-thorax och eventuellt bronkoskopi.
Immunbrist
Patienter som haft ³ 2 röntgen-verifierade pneumonier / livstid utan logisk förklaring (KOL:are och hjärtsjuka) bör utredas med avseende på ev immunbrist. Överväg även utredning vid mycket svår sjukdom.
Vaccination
Influensa– och pneumokock-vaccination bör övervägas enligt rekommendation. Efter en invasiv pneumokockinfektion rekommenderas att man väntar 1-2 månader efter sjukhusvistelsen tills vaccination.
Nosocomial pneumoni
Etiologi
Vårdavdelning: Pneumokocker, Hemofilus influensae , Stafylokocker, Gramnegativ enterobakterie (E coli, Klebsiella, Pseudomonas).
Respirator: Gramnegativ enterobakterie, Pseudomonas, Stafylokocker.
Klinik
Sjukhusvårdad patient. Feber, purulenta sputa.
Diagnos
Sputumodling ofta kontaminerad.
Trachealodling hjälper ibland
Bronkoskopi bäst.
Rtg pulm visar infiltrat.
Diffdiagnoser
Lungemboli. Atelektas. Aspiration. ARDS. Svikt. Lungblödning. Uremi. Immunologiska reaktioner etc.
Behandling
Vårdavdelning: Claforan (Cefalosporin iv)
Respiratorvårdad patient: Fortum alt Tazocin eller Tienam.
Peroral uppföljning kan ske med Trim-Sulfa eller Spektramox.
Nedsatt immunförsvar
Etiologi
Pneumoni (Pneumokocker . Hemofilus influensae . Moraxella catarrhalis. Stafylokocker. G- tarmbakterier. Pseudomonas)
Svampinfektioner (P jiroveci. Aspergillos)
Klinik
Framför allt risk för allvarlig pneumokockinfektion.
- Hypogammaglobulinemi. Funktionell aspleni. Lymfom. Myelom
- Hjärt- lung- lever- och njursjukdomar. Diabetes mellitus. Gamla patienter.
Andra mystiska infektioner
- Cellgiftsterapi. Avancerad antiinflammatorisk behandling. TNF-antagonister. AIDS.
Endast hos pat m HIV, lymfom eller andra T-cells-immunsuppr sjd, Ofta efter högdos steroider. Tilltagande dyspné. Sänkt SO2. Högt LD.
Diagnostik
Rtg pulm (var liberal i oklara fall)
Bronkoskopi för att finna agens blir ofta aktuellt.
Diffdiagnoser
Behandling
Inled med något brett fär att täcka upp.
- Zinacef eller Claforan + Ery-Max alt
- Bensyl-PC + Moxifloxacin.
När odlingssvar föreligger, behandling efter agens.
P jiriveci behandlas med Bactrim.
Aspirationspneumoni, lungabcess
Etiologi
Stafylokocker. Anaerober. Blandflora. Gramnegativa tarmbakterier.
Klinik
Intoxication. Medvetslöshet. Förlamning.
Diagnos
Rtg pulm: Homogen förtätning med central smältning där det finns en gas-vätske-nivå.
Behandling
Inj Bensyl-PC 3 g x 3 iv alt Inj Dalacin 600 mg x 3 iv
Svårt sjuk
Inj Claforan 1 g x 2-3 iv plus
Inj Dalacin 600 mg x 3 iv alt
Inj Flagyl 500 mg x 3 iv
Behandlingstid: Snabbt över till peroral behandling som kan fortgå flera månader.
Pleuraempyem
Etiologi
Komplikation till pneumoni med Pneumokocker eller Hemofilus influensae .
Stafylokocker och alfastreptokocker andra typiskta agens.
I 25% av fallen ses anaeroba bakterier (1). Gramnegativer ses framför allt vid andra kroniska sjukdomar.
Aspirationspneumoni enl ovan.
Klinik
Kvarstående feber trots adekvat pneumoni-behandling.
Hållsmärta. Luftvägssymptom.
Diagnos
Rtg pulm eller ännu hellre DT-thorax.
Ultraljud
Punktion (etiologisk diagnos).
Behandling
Empirisk antibiotikabehanlidng skall täcka grampositiva aeroba kocker inklusive S Aureus, enterobakteriacae och anaerober.
När agens isolerats styrs antibiotikan efter detta.
Evakuering av infekterad vätska med upprepade thoracocenteser, kvarliggande grovt drän eller operation.
Antibiotikabehanlingens längd är dåligt studerad men uppgår ofta till minst 3 veckor (1).
Referenser
- Svenska infektionsläkarföreningen: Vårdprogram för samhällsförvärvad pneumoni 2011. www.infektion.net.